
- Фармакотерапевтическая группа:
- Средства для лечения функциональных нарушений желудочно-кишечного тракта
- Дозировка:
Если вы являетесь специалистом в данной области и согласны с условиями доступа, пожалуйста, перейдите в "Режим специалиста" для просмотра.
Источник: Медицинский совет. 2020; (15):28–38. doi: 10.21518/2079-701X-2020-15-28-38.
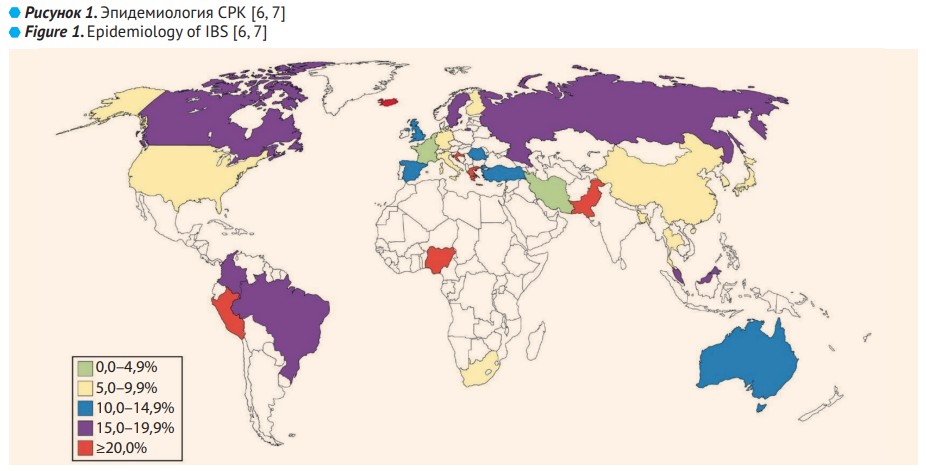
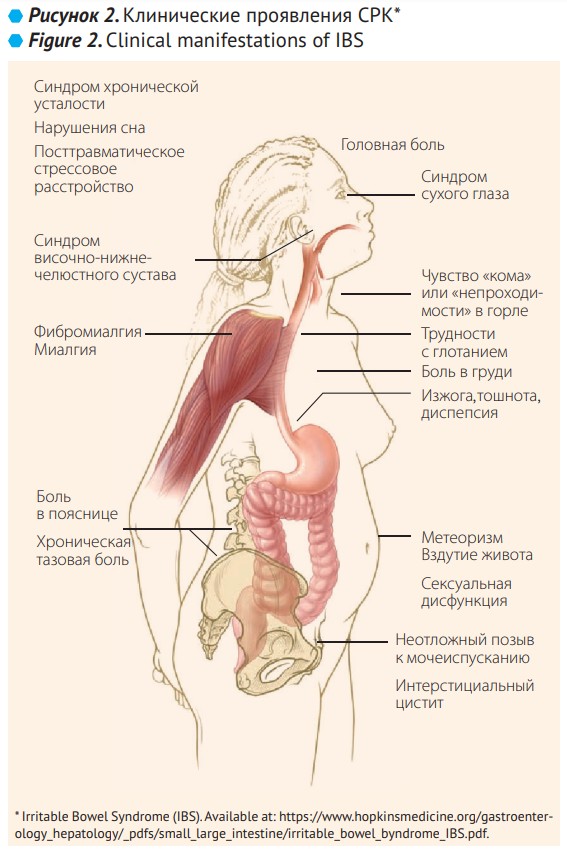
Согласно критериям Римских рекомендаций IV, на основе доминирующих симптомов и вида стула выделяют такие формы СРК: с диареей – СРК-Д, с запором – СРК-З, смешанную – СРК-С и неопределенную – СРК-Н. Имеет место боль в животе – постоянная или рецидивирующая, наиболее часто в нижней части живота и в левом нижнем квадранте; может быть острой, схваткообразной, ноющей. При диарее стул водянистый или полужидкий (мазеобразный), редко увеличенного объема; частым испражнениям предшествуют довольно сильные позывы, возникают после еды, психического стресса и в утренние часы. При запоре частота дефекаций уменьшена, стул твердый, в виде твердых фрагментов, напоминающих орехи, отделяемый с усилием; после дефекации часто чувство неполного опорожнения кишечника. У некоторых пациентов чередуются периоды диареи и запора. В обеих формах характерны скудные испражнения. Другие симптомы: вздутие живота (в основном субъективный симптом), примесь слизи в стуле, тошнота, рвота и изжога. Объективное обследование не обнаруживает существенных отклонений от нормы. У некоторых больных обнаруживают повышенную чувствительность при пальпации сигмовидной кишки. У большинства пациентов симптомы рецидивируют, но заболевание протекает легко и никогда не приводит к тяжелым последствиям. Пациенты с СРК часто сообщают о симптомах других функциональных расстройств ЖКТ, включая боль в груди, изжогу, тошноту или диспепсию, затрудненное глотание, ощущение кома в горле или удушье. В обзоре Всемирной гастроэнтерологической организации приводятся следующие цифры: функциональная диспепсия (ФД) отмечается у 42–87% пациентов с СРК, а почти у половины больных с СРК (49%) выявляются функциональные расстройства билиарного тракта (ФРБТ) [8]. На рис. 2 представлены основные клинические проявления СРК.
У пациентов с СРК примерно в 48% случаев выявляются ФРБТ, которые не связаны с органической патологией. Достоверных различий в частоте и характере ФРБТ у пациентов с СРК, в зависимости от его варианта течения – с преобладанием запоров или диареи, не отмечается.
У пациентов с СРК и ФРБТ абдоминальный болевой синдром более выражен, чем у пациентов с СРК [9].
Перекрестный синдром встречается достаточно часто. Почти у половины пациентов с СРК имеются проблемы с моторикой желчных путей. Это отражает генерализацию процессов нарушения моторики в пищеварительном тракте. Пациенты с СРК и ФРБТ часто страдают абдоминальным болевым синдромом, у них ярко выражена тревожность, повышена вероятность вегетативной дисфункции, изменены биохимические показатели крови и значительно снижено качество жизни.
У пациентов с СРК нет повышенного риска развития дисфункции билиарного тракта. Тем не менее у пациентов, которые имеют ФРБТ, вдвое выше риск развития дебюта СРК, что позволяет предположить, что дисфункции билиарного тракта могут являться причиной заболевания [10].
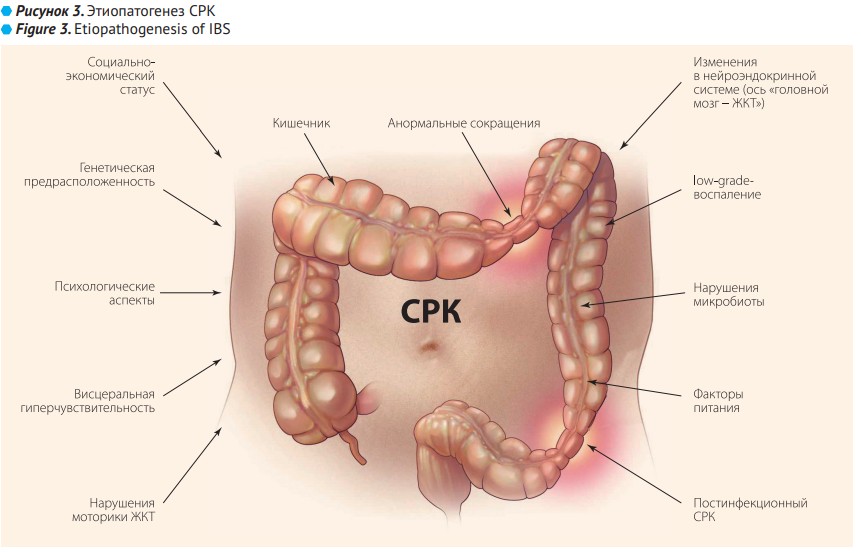
Этиопатогенез СРК очень сложен и до сих пор до конца не изучен. В начале изучения СРК было известно о феномене висцеральной гиперчувствительности, который объяснялся нарушением моторики ЖКТ. При этом в связи с недостаточными на тот момент знаниями о нарушениях по оси «головной мозг – ЖКТ» проводились попытки увязать особенности нарушения моторики ЖКТ с каким-либо вариантом СРК [11]. Сегодня среди звеньев этиопатогенеза СРК как наиболее актуальные рассматриваются социально-экономический статус, генетическая предрасположенность, возможность формирования заболевания у ребенка, родители которого страдают СРК, психологические аспекты, висцеральная гиперчувствительность, нарушения моторики ЖКТ, изменения в нейроэндокринной системе (ось «головной мозг – ЖКТ»), low-grade-воспаление, концепция постинфекционного СРК, дисбаланс микробиоты и факторы питания [4]. В концепции формирования заболевания в каждом конкретном случае, очевидно, имеет значение несколько этиологических факторов, запускающих несколько патофизиологических механизмов (рис. 3). И сложность терапии подобных пациентов заключается в том, что в каждом конкретном случае сочетание этиопатогенетических механизмов индивидуально [11].
Принимая во внимание многокомпонентность причин и механизмов формирования СРК, необходимо отметить, что все эти звенья играют такую же роль и при других функциональных заболеваниях ЖКТ. Факт возможности перекреста функциональной патологии у одного и того же пациента сегодня принят Римским соглашением. Это, в свою очередь, существенно усложняет лечение пациентов, приводит к назначению врачами большого количества препаратов и объясняет низкий уровень приверженности пациентов проводимому лечению. Все это крайне важно учитывать при лечении так называемых «функциональных» пациентов [11].
Синдром перекреста распространен широко в связи с особыми патогенетическими механизмами, протекающими в организме человека, которые для большинства заболеваний ЖКТ являются одинаковыми. Изменения в физиологии пищеварительного тракта формируются посредством центральной и вегетативной нервной системы, посредством генетических и психосоциальных факторов. Вследствие этих воздействий образуется висцеральная гиперчувствительность.
Функциональные расстройства билиарного тракта относятся к моторно-двигательным нарушениям и вызываются либо метаболическими расстройствами, либо первичными расстройствами моторики. ФРБТ сопровождается нарушением поступления желчи в двенадцатиперстную кишку (ДПК) в процессе пищеварения. Нарушается эмульгирование жиров и снижается действие панкреатической липазы, гидролизующей нейтральный жир. Непереваренные компоненты пищи привлекают в просвет жидкость и усиливают дуоденальную гипертензию. Синдром дуоденальной гипертензии может приводить к развитию дуодено-гастрального рефлюкса. Высокое давление в ДПК при дуоденальной гипертензии рефлекторно повышает тонус СО, что приводит к развитию функциональных расстройств сфинктера Одди (СО) и/или желчного пузыря (ЖП), в результате чего формируются предпосылки абдоминального болевого синдрома и относительной внешнесекреторной недостаточности. Кроме того, нарушаются процессы полостного гидролиза и всасывания в тонкой кишке вследствие асинхронизма между поступлением в ее просвет пищи и пищеварительных ферментов, относительной ферментной недостаточности поджелудочной железы и тонкой кишки.
Функциональные расстройства ЖП и СО проявляются билиарными болями [9, 12]. Согласно Римским критериям IV, ФРБТ диагностируются при наличии болей билиарного типа.
Билиарная боль проявляется в эпигастрии и/или правом верхнем квадранте живота (рис. 4):
1. Восстанавливается до устойчивого уровня и длится 30 мин или дольше.
2. Появляется с различными интервалами (не ежедневно).
3. Боли (умеренные или сильные) могут нарушать повседневную активность и нередко являются основанием для госпитализации.
4. Несущественно (<20%) связанные с моторикой кишечника.
5. Незначительно (<20%) уменьшаются с помощью изменения положения тела или кислотной супрессии.
Вспомогательные критерии: боль может ассоциироваться с:
1. Тошнотой и рвотой.
2. Иррадиацией в спину и/или в правую подлопаточную область, шею.
3. Пробуждением от сна.
Функциональное расстройство ЖП:
1. Билиарная боль.
2. Отсутствие желчных камней или другой структурной патологии.
Вспомогательные критерии:
1. Низкая фракция выброса ЖП на сцинтиграфии.
2. Нормальные ферменты печени, билирубин и отношение амилазы/липазы.
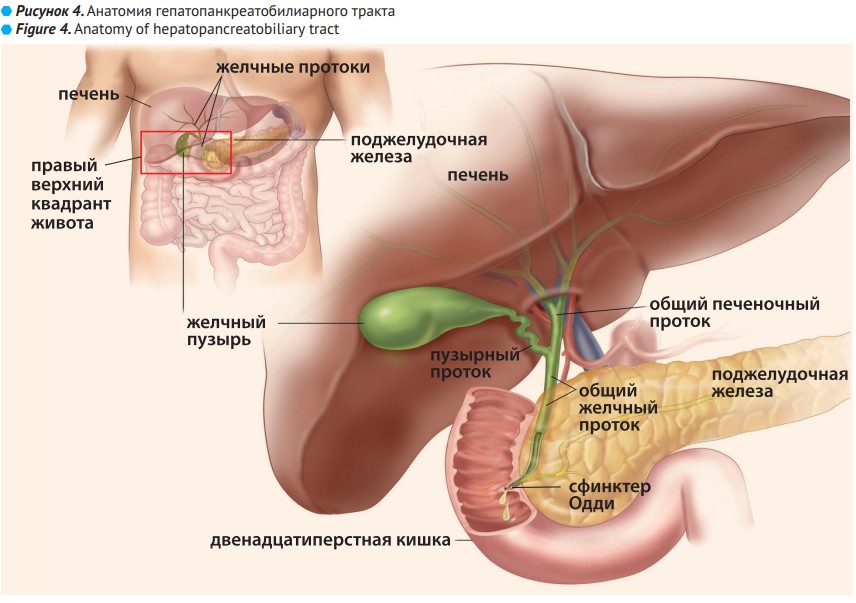
Функциональные расстройства ЖП подразумевают отсутствие ЖКБ или других структурных изменений билиарного тракта и верхних отделов ЖКТ.
Дисфункция СО
При изолированной дисфункции сфинктера холедоха развиваются билиарные боли. Боль локализуется в эпигастрии или правом подреберье с иррадиацией в спину или правую лопатку. При преимущественном вовлечении в процесс сфинктера панкреатического протока – панкреатические. Боль локализуется в левом подреберье с иррадиацией в спину, уменьшающаяся при наклоне вперед. При патологии общего сфинктера – сочетанные билиарно-панкреатические боли. Боль опоясывающая.
Диагностические критерии функциональных расстройств СО билиарного типа:
1. Критерии желчной боли.
2. Повышенные ферменты печени или расширенный желчный проток.
3. Отсутствие конкрементов желчного протока или другой структурной патологии.
Вспомогательные критерии:
1. Нормальные показатели амилазы/липазы.
2. Патологические показатели манометрии СО.
3. Результаты гепатобилиарной сцинтиграфии.
Диагностические критерии для функционального расстройства СО панкреатического типа:
1. Документированные повторяющиеся эпизоды панкреатита (типичная боль, сопровождающаяся повышением уровней амилазы или липазы >3 раз от нормы и/или визуальное доказательство острого панкреатита).
2. Другие этиологии панкреатита исключены.
3. Негативное эндоскопическое УЗИ.
4. Аномальная манометрия сфинктера.
Согласно Римским критериям IV диагноз выставляется, если рецидивирующая боль в животе впервые появилась не менее 6 мес. до постановки диагноза, происходит в течение последних 3 мес. в среднем не менее 1 раза в неделю, ассоциирована с 2 и более нижеприведенными симптомами:
• боль при дефекации;
• изменение частоты стула;
• изменение формы стула.
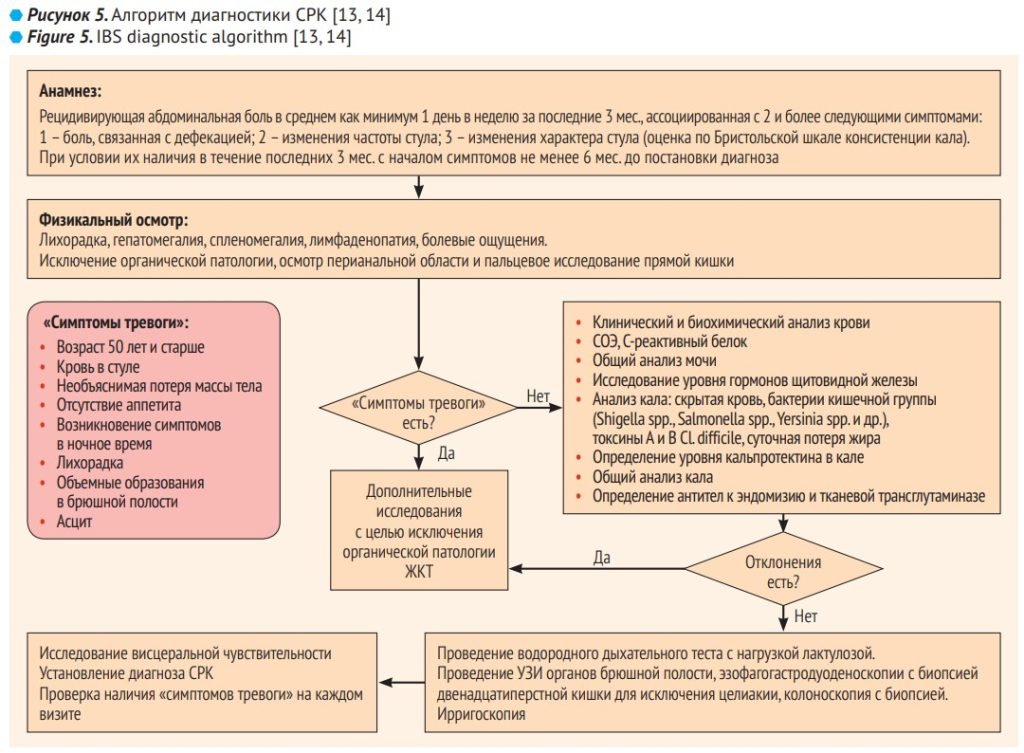
На рис. 5 в виде алгоритма представлен перечень основных диагностических исследований у пациента с подозрением на СРК. Исследования должны выполняться с учетом исключения органических причин заболевания. Набор рекомендуемых диагностических исследований: общий анализ крови, С-реактивный белок в сыворотке крови или кальпротектин в кале (при наличии диареи), рутинные биохимические исследования крови, ТТГ (при наличии диареи, в случае клинического подозрения на гипертиреоз), серологические тесты на целиакию, анализы кала на наличие бактериальных инфекций и паразитарных инвазий (при наличии диареи); тест на толерантность к лактозе или 2-недельное испытание безлактозной диетой; колоноскопия показана для лиц в возрасте >50 лет без тревожных симптомов и у молодых пациентов с тревожными признаками или с диареей, сохраняющейся, несмотря на эмпирическое лечение (у больных с диареей во время колоноскопии рекомендуется забор биоптатов для исключения микроскопического колита); эндоскопия верхних отделов желудочнокишечного тракта в случае диспепсии или положительных серологических тестов на целиакию; другие дополнительные исследования в зависимости от клинической ситуации.
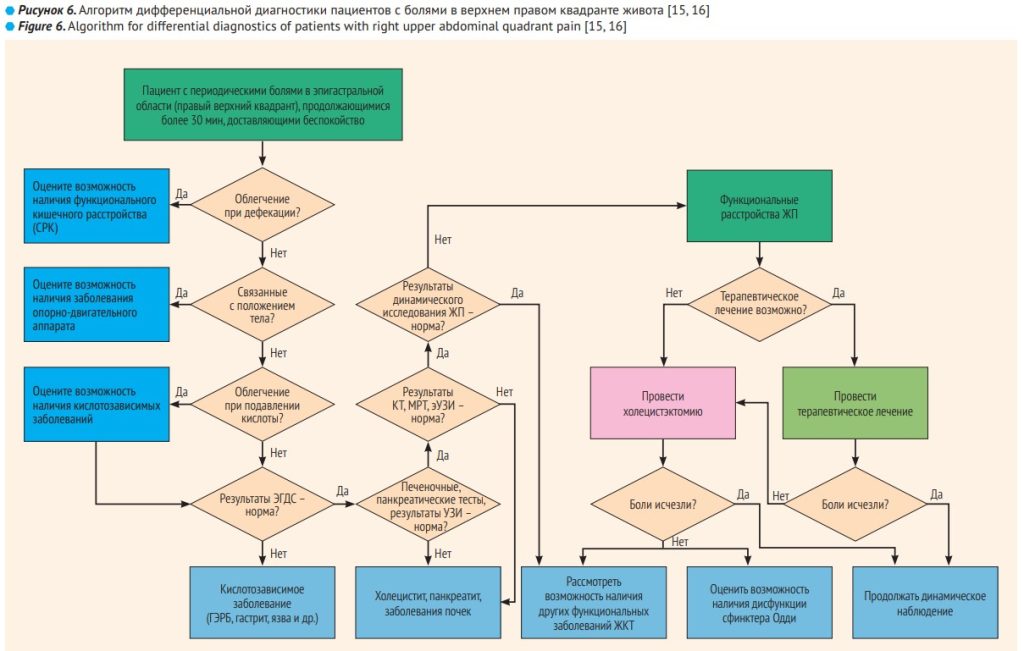
При постановке диагноза необходимо помнить о тревожных симптомах, указывающих на органическое заболевание: лихорадка, уменьшение массы тела, кровь в кале, анемия, отклонения при объективном обследовании, а также наличие рака или воспалительных заболеваний кишечника в семейном анамнезе. Для облегчения сбора анамнеза рекомендуется использование Бристольской шкалы кала, помогающей и пациенту, и врачу сориентироваться в характере поражения кишки. Такое распространенное заболевание, как СРК, может также сосуществовать с другими заболеваниями ЖКТ. Обобщенный алгоритм дифференциальной диагностики СРК с другими заболеваниями ЖКТ представлен на рис. 6.
1. Общие принципы: основой лечения является создание взаимопонимания между врачом и пациентом. Необходимо объяснить пациенту причины симптомов и убедить его в том, что СРК не сопровождается повышением риска развития колоректального рака или воспалительных заболеваний кишечника. Если обычное лечение продолжительностью 3–6 мес. не принесло желаемых результатов, а усиление симптомов связано со стрессом или эмоциональными расстройствами, эффективным может оказаться психологическое лечение (например, когнитивно-поведенческая терапия, гипнотерапия, релакс-тренинг).
2. Диета: изменения питания являются первоочередным терапевтическим действием. Приемы пищи должны быть регулярными; если преобладают запоры, необходимо порекомендовать увеличить количество клетчатки в рационе (улучшения не раньше, чем через 2–3 нед.; у некоторых пациентов клетчатка может усугубить симптомы); избегать тех блюд, которые содержат много углеводов, не расщепляющихся в желудочно-кишечном тракте (например, фасоль, капуста, цветная капуста, брюссельская капуста) или плохо всасывающихся и легко поддающихся брожению (сахароза, лактоза, фруктоза, сорбитол). Не рекомендуется употребление кофе и алкоголя. У некоторых пациентов может быть полезной безглютеновая диета (около 25% пациентов с СРК имеют нецелиакийную чувствительность к глютену) [17].
3. Применение лекарственных препаратов в терапии СРК: Лечение пациентов с СРК остается очень сложной задачей. Это связано с многообразием факторов, приводящих к развитию заболевания, чрезвычайно сильной зависимостью рецидивирования заболевания от психоэмоционального состояния, наличием в большинстве случаев коморбидности и синдрома перекреста. В настоящее время для лечения пациентов с СРК нет универсального лекарственного препарата или комбинации препаратов, которые были бы эффективны в большинстве случаев хотя бы одного из вариантов заболевания.
Cогласно Римским критериям IV лекарственную терапию предлагается назначать по принципу преобладающего симптома [3, 11]. При выборе лекарственных препаратов необходимо обращать внимание на следующие свойства и характеристики препарата [11]:
• показания к применению;
• доказанная эффективность;
• известная безопасность;
• возможность длительного применения;
• воздействие на совокупность патофизиологических механизмов заболевания.
На рис. 7 представлены основные лекарственные препараты, рекомендованные для лечения основных симптомов СРК [11, 14].
Основным методом купирования болевых ощущений у пациентов с СРК, в т. ч. и при сочетании с ФРБТ, является спазмолитическая терапия, включая использование комбинации препаратов с различным механизмом действия [9].
Назначение спазмолитиков используется во всех подтипах СРК для лечения таких симптомов, как боль в животе и спазм. Поскольку эти препараты уменьшают сократительную способность кишечника, они полезны при постпрандиальных симптомах, связанных с увеличенным желудочно-кишечным рефлексом [18].
В практике широко применяются спазмолитические препараты, относящиеся к группе миотропных спазмолитиков, холинолитиков и селективных блокаторов кальциевых каналов. Назначение того или иного вида препарата зависит от интенсивности и продолжительности болевого синдрома. Блокаторы холинергических рецепторов, такие как дицикломин и гиосциамин, применяются для кратковременного облегчения острых болей [1, 19]. Ограничение в длительности их применения связано с возникновением побочных эффектов, таких как сухость во рту, головокружение, спутанность сознания, задержка мочи и запор [1, 20].
Учитывая хроническое течение заболевания, в качестве препаратов, рекомендованных для длительного применения, используют миотропные спазмолитики [1, 19]. Одним из таких препаратов, положительно зарекомендовавших себя при лечении СРК, является мебеверин. Мебеверин является селективным миотропным спазмолитиком, который, блокируя Na+-каналы, оказывает прямое действие на гладкую мускулатуру ЖКТ. При этом благодаря блокаде депо кальция клеток, мебеверин обладает нормализующим эффектом на моторику кишечника [1, 21], не вызывая гипотонию кишечника [1, 22]. Важно отметить, что мебеверин уменьшает висцеральную гиперчувствительность. Мебеверин может применяться для лечения боли и спазмов, вызванных различными моторными нарушениями кишечника. Спазмолитический эффект данного препарата и в целом хороший профиль безопасности позволяют использовать его для длительного лечения пациентов с СРК [1]. При назначении длительной терапии для купирования болей и спазмов в животе следует обратить внимание на то, что на российском фармацевтическом рынке появился отечественный препарат мебеверина Спарекс® с уникальной технологией матричного высвобождения лекарственного вещества, изготовленного из европейской субстанции. Препарат характеризуется пролонгированным действием. Матричное высвобождение обеспечивает необходимую концентрацию активного вещества в кишечнике в течение 12 ч. Препарат начинает действовать через 15 мин, матричная технология позволяет уменьшить частоту приема до двух раз в сутки, отсутствие всасывания снижает вероятность появления побочных эффектов, а также нивелирует раздражающее действие лекарственного вещества на ЖКТ. По данным исследования [23], российский препарат мебеверина Спарекс® не только улучшает реологические свойства желчи, но и купирует боль, характерную для перекрестсиндрома «СРК – дисфункция билиарного тракта». Спарекс® назначается по 200 мг в два приема перед едой с целью купирования болевого синдрома, устранения спазма и улучшения пассажа желчи в кишку.

Пациентка Е, 39 лет. Жалобы: тяжесть в правом подреберье, тошнота, опоясывающие боли на фоне погрешности в диете, мигрирующие боли по ходу кишечника спастического характера при эмоциональной нагрузке более 6 мес. с кратностью 3 раза в неделю, метеоризм, кал полуоформленный, тенденция к поносам до 3 раз в сутки.
Анамнез: С 2015 г., после перенесенного сальмонеллеза, пациентка периодически отмечает появление болей в животе, в связи с чем самостоятельно принимала антацидные препараты без положительной динамики. Обращалась за медицинской помощью. Комплексного обследования не проводилось.
С 2018 г. пациентка периодически отмечает появление болей в животе, в связи с чем принимала препараты тримедат, метеоспазмил, дицетел, иберогаст без положительной динамики. Обращалась за медицинской помощью.
С 2019 г. присоединилась тяжесть в правом подреберье, проведена холецистэктомия по поводу ЖКБ. Настоящее ухудшение самочувствия в течение 6 мес., когда появились эпизоды тошноты и диареи.
Данные осмотра: Правильного телосложения, кожные покровы – чистые, рост – 163 см, вес – 63 кг. ИМТ – 24.
Со стороны органов дыхания, кровообращения – без отклонений от нормы, АД – 130/80 мм рт. ст., ЧСС – 68 в 1 мин. Язык влажный, живот мягкий, слегка болезненный при пальпации в подложечной области и правом подреберье, симптом Кера и симптом Василенко положительные (болезненность при пальпации на вдохе в точке проекции желчного пузыря и болезненность в точке проекции желчного пузыря при поколачивании по правой реберной дуге на вдохе).
Печень 12–10–9 см по Курлову, селезенка перкуторно 8 х 6 см.
Стул кашицеобразный, склонность к поносам. По Бристольской классификации (БК) – 5-й тип.
План обследования для исключения органической патологии:
• Клинический и биохимический анализ крови
• СОЭ, С-реактивный белок
• Общий анализ мочи
• Исследование уровня гормонов щитовидной железы
• Анализ кала: скрытая кровь, бактерии кишечной группы (Shigella spp., Salmonella spp., Yersinia spp. и др.), токсины А и В Cl. difficile, суточная потеря жира ■ Определение уровня кальпротектина в кале
• Общий анализ кала
• Определение антител к эндомизию и тканевой трансглутаминазе.
Инструментальное обследование:
• УЗИ БП печени, ЖП, поджелудочной железы;
• компьютерная томография – для диагностики опухолей ЖП, метастазов;
• ЭГДС с биопсией двенадцатиперстной кишки для исключения целиакии и лактазной недостаточности; эндоУЗИ;
• Колоноскопия.
При обследовании:
Клинический анализ крови (без отклонения от норм): гемоглобин – 148,8 г/л, эритроциты – 4,86 х 1012/л, гематокрит – 43,9%, лейкоциты – 6,58 х 109/л, нейтрофилы – 47%, тромбоциты – 172 х 109/л, эозинофилы – 4,48%, лимфоциты – 36%, моноциты – 10,6%, СОЭ – 7 мм рт. ст.
Результаты биохимического анализа крови представлены на рис. 8.
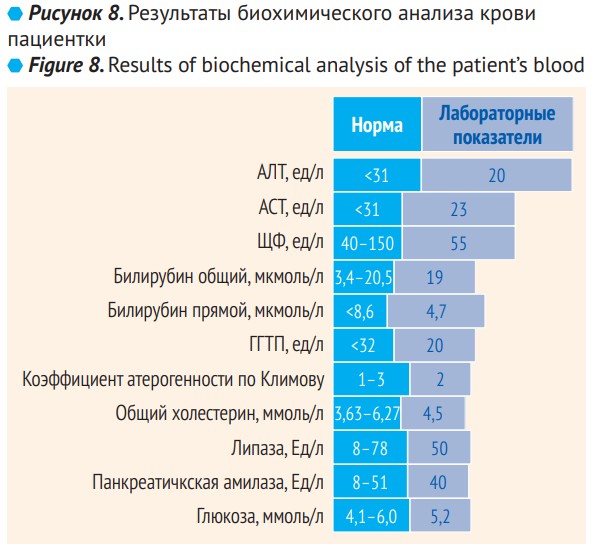
Общий белок и белковые фракции: в пределах нормы.
Оценка функции щитовидной железы: без патологии.
Серологический анализ крови: Shigella spp., Salmonella spp., Yersinia spp. – отр. Антитела к эндомизию и тканевой трансглутаминазе в пределах нормы.
Анализ мочи: общий анализ и диастаза в пределах нормы.
Анализ кала: умеренная стеато-, креаторея, микрофлора кишечника – патологии не выявлено, сальмонелла не выявлена. БК 5-й тип, крови в кале на выявлено, токсины А и В Cl. difficile – отриц. Кальпротектин – 35 мкг/г (норма менее 50 мкг/г). Панкреатическая эластаза – 250 мкг/г (норма более 200 мкг/г).
УЗИ печени и желчного пузыря: структура паренхимы печени и поджелудочной железы не изменена. Желчный пузырь удален. Дилатация общего билиарного протока.
ЭГДС и дуоденография: Просвет кишки свободен. Фатеров сосок 5–6 мм. Слизистая оболочка ДПК без особенностей. Устье свободно.
ЭндоУЗИ негативное.
Биопсия: СОЖ НР – отриц., ДПК – нормолактаземия и целиакия отвергнута.
Колоноскопия: толстая кишка без патологии. Спастические сокращения толстого кишечника гиперкинетической формы. Диагноз: K 58.0. Синдром раздраженного кишечника с диареей. К91.5. Постхолецистэктомический синдром. ЖКБ.
Холецистэктомия в 2019 г. Функциональное панкреатическое расстройство сфинктера Одди.
Назначено лечение: Диета. Стол 5.
Лекарственная терапия: Мебеверин (Спарекс®) 200 мг 2 раза в день за 20 мин до еды 1 мес.
В результате 1 мес. лечения: купированы болевой синдром, диспепсические явления. Стул нормализовался.
В соответствии с Римскими критериями IV в схему лечения пациентов с СРК включаются миотропные спазмолитики, препаратом является мебеверин (Спарекс®). Хорошие результаты наблюдаются при применении препаратов, воздействующих на совокупность патофизиологических механизмов заболевания. Это подтверждается в представленном клиническом случае из практики. Назначение препарата Спарекс как раз и обосновано тем, что он не только купирует боль, но и улучшает реологические свойства желчи, характерные для перекрест-синдрома «СРК-ФРБТ». Спарекс® повышает комплаентность при курсовом лечении пациентов с СРК и ФРБТ.
Полный список литературы: doi: 10.21518/2079-701X-2020-15-28-38
0 комментариев
Комментарии проходят модерацию по правилам журнала